Enfermedad tiroidea
Las disfunciones del tiroides pueden afectar a la órbita.
Existen varios nombres para describir esta enfermedad orbitaria, relacionada con el hiper o hipotiroidismo:
Oftalmopatía de Graves (porque generalmente se asocia al hipertiroidismo de Graves), Orbitopatía de Graves (OG), Oftalmopatía distiroidea, Oftalmopatía asociada al tiroides (OAT).
¿En qué consiste la enfermedad?
Se trata de una enfermedad inflamatoria (no es una infección) que afecta a los tejidos orbitarios, fundamentalmente grasa y músculos así como a los párpados produciendo signos como la retracción del párpado, exoftalmos, o diplopia.
Se trata de una enfermedad crónica con inicio agudo o subagudo.
Va asociada en general al hipertiroidismo, pero también puede ocurrir en el hipotiroidismo.
Hasta en un 20% la enfermedad debuta primero en la órbita, estando las hormonas tiroideas todavía normales durante 6 meses o más.
¿Cuál es su origen?
No se conoce exactamente el origen de la enfermedad.
En una primera fase que llamamos aguda los acontecimientos se desarrollan así:
Existen determinadas moléculas presentes en el tiroides y en los tejidos blandos, músculo y párpados que denominamos antígenos. Contra estos antígenos se desarrollan en algunos casos, una reacción inmunológica por la que se crean anticuerpos dirigidos contra esas moléculas que no las reconocen como propias. Todo ello desencadenará un proceso inflamatorio agudo por el que aumenta el edema (líquido) celular. El resultado es un incremento en el volumen de los tejidos orbitarios con exoftalmos, engrosamientos musculares y retracción del párpado (por estimulación de un músculo que eleva el párpado).
Esta fase aguda puede durar meses de 6 a 24 meses.
Una vez pasada la fase aguda, comienza la fase crónica
¿A quién afecta?
La orbitopatía se presenta aproximadamente en un 15-20% de los pacientes que presentan hipertiroidismo, siendo más baja en el hipotiroidismo.
Afecta en una mayor proporción a mujeres que a hombres en una proporción alta de 6 a 1.
 |
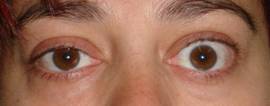 |
| Retracción del párpado superior ojo izquierdo. Foto antes de la enfermedad a la izqda. | |
Es la primera causa de enfermedad orbitaria.
Casi la mitad de los casos está sin diagnosticar.
La edad de presentación suele ser entre 25-60 años.
Es más grave en varones mayores y diabéticos y tiene una fuerte relación entre el tabaco y el empeoramiento.
Tabaco y OG
La relación del tabaco con la orbitopatía y con las formas más graves de ésta es conocida y su relación es muy estrecha.
No se conocen exactamente las causas, puede ser debido a la falta de oxigenación de los tejidos.
Por tanto es muy importante que el paciente deje de fumar de forma absoluta.
Signos más frecuentes
El comienzo a veces es muy leve: conjuntivitis que no curan con tratamientos habituales, lagrimeo, sensación de presión en los ojos, cambios en la visión. A pesar de ser síntomas comunes a otras enfermedades, se debe estar alerta cuando esto ocurre a una mujer joven, porque puede ser el inicio de una OG.
Los síntomas más frecuentemente reconocibles son:
Fotofobia, irritación ocular, dolor y ojo rojo: sobre todo en fases agudas. Al principio no son muy evidentes. Deben buscarse, indican activad de la enfermedad.
 |
| Ojo rojo, irritación en orbitopatía aguda |
Retracción palpebral: puede ocurrir también en fases agudas y en las crónicas. Con el tratamiento del tiroides puede mejorar el 50% en dos o tres años. Hay que explicar al paciente que puede que la única solución que tenga sea la cirugía de la retracción palpebral. Se tiende a confundir retracción con exoftalmos.
 |
| Retracción con ojo blanco en fase aguda |
Ptosis palpebral: es una manifestación tardía de la retracción.
 |
| Ptosis en ojo derecho en fase tardía. En el ojo izado retracción |
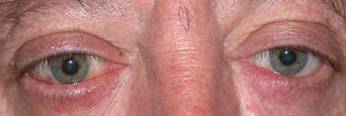
Exoftalmos: La protrusión del globo ocular hacia delante ocurre en fases más tardías de la enfermedad. Es el signo más evidente pero no el más frecuente. Puede permanecer años sin variar. Aparece por el aumento de volumen de la grasa y músculos orbitarios que empujan al ojo. En casos graves puede producir tracción del nervio óptico y lesiones corneales por exposición. En este caso el tratamiento es la descompresión orbitaría.
 |
| Exoftalmos y retracción de los 4 párpados |
Aumento de bolsas grasas y edema de párpado: Se producen por edema fundamentalmente. Su tratamiento es la blefaroplastia en la fase no aguda. No existe otro tratamiento para su alivio.
El edema es mayor por la mañana.
Visión doble: Es debido a la afectación muscular, con engrosamiento de los mismos. Se produce restricción de los movimientos, dando lugar a la diplopia.
En fases tardías los músculos se vuelven fibróticos y su tratamiento es quirúrgico ya.
 |
| Engrosamiento de los músculos mediales y exoftalmos de ojo derecho |
Aumento de la tensión ocular: La tensión ocular aumento debido a la tracción muscular sobre el globo ocular. Con los movimientos oculares, los músculos fibróticos inducen una presión mecánica elevada al globo ocular. Estos pacientes son tratados con colirios usados para el glaucoma
Afectación del nervio óptico: La lesión del nervio óptico afecta a un número muy pequeño de pacientes. Aparece en exoftalmos extremos con gran tracción del nervio. En estos casos hay que realizar descompresiones orbitarias precozmente.
 |
| Estiramiento del nervio óptico, aparece en el centro, imagen lineal y recta |
Afectación corneal: Debido a la gran exposición de la córnea que existe cuando hay un gran exoftalmos y retracción de los párpados, pueden aparecer lesiones corneales que ocasionalmente llegan a ser muy graves. Es otra indicación de descompresión orbitaria.
Fases de la enfermedad
Suele haber dos fases: una aguda muy sintomática y otra crónica ya con secuelas. El tratamiento se basa en detectar precozmente esta fase aguda y tratarla con fármacos.
La fase aguda suele durar 6-12 meses y suele detenerse espontáneamente. Mejora con el tratamiento corticoideo.
 |
| Enrojecimiento de la inserción del músculo lateral en fase aguda |
En la fase crónica los fármacos ya son poco eficaces y el tratamiento reside en las diferentes cirugías que resolverán cada problema que surja.
El porcentaje de pacientes con formas graves de la enfermedad es bajo, de un 4-5%
Relación con el tiroides
La enfermedad está relacionada con el tiroides. Pero el paciente debe comprender que su relación no siempre es directa.
Así puede tener síntomas oculares y sus niveles de hormonas ser normales. Del mismo modo puede tener niveles de hormonas altos sin apenas síntomas oculares.
Las hormonas tiroideas bajas tampoco son garantía de no padecer la enfermedad.
Es conocido que un porcentaje de pacientes a los que se les va a someter a un tratamiento con Yodo radiactivo pueden empeorar de su orbitopatía.
Del mismo modo las fases de hipotiroidismo pueden modificar la enfermedad orbitaria. Por tanto es fundamental hacer un seguimiento conjunto con el endocrino para practicar análisis no solo de hormonas sino de Anticuerpos que son más específicos.
Relación con el oftalmólogo
La relación con el oftalmólogo es tan estrecha como con el endocrinólogo.
El oftalmólogo le hará un examen completo y rellenará un protocolo en el que se miden varios parámetros basados en los signos y síntomas que el paciente sufre. De ese modo clasificará al paciente y graduará su gravedad. En función de esa clasificación se realizará un tratamiento u otro.
Al tratarse de una enfermedad crónica, la relación con el oftalmólogo será larga. En principio si está en fase estable o crónica las revisiones serán anuales.
Todo paciente diagnosticado primeramente de hipo o hipertiroidismo debería ser consultado por un oftalmólogo para detectar sutiles cambios que anuncian la orbitopatía.
No se debe esperar por tanto a que el paciente tenga claros síntomas.
En caso de que su endocrino le vaya a someter a tratamiento con yodo radiactivo, debe consultar con su oftalmólogo. Debe saber que un porcentaje de pacientes puede empeorar su orbitopatía tras ese tratamiento. Su oftalmólogo puede recomendarle el uso de esteroides previos al yodo.
 |
Pruebas
Las pruebas que su oftalmólogo le va a pedir entre otras son:
- Análisis de hormonas tiroideas en la que se especifique los anticuerpos
- Glucemia
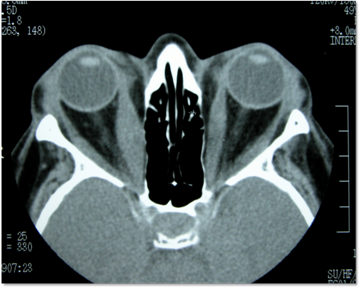
- Escáner de órbitas o Resonancia
- Ecografia orbitaria
- Campo visual
- Test de colores
- Fondo de ojo
- Toma de presión intraocular
Tratamiento
El tratamiento va a depender de la fase en que nos encontremos.
Las medidas más básicas son proteger y lubricar la superficie ocular con lágrimas artificiales, uso de gafas oscuras para la fotofobia, oclusión nocturna, uso de prismas si hay diplopia.
En la fase activa o inflamatoria el tratamiento básico es la toma de esteroides a dosis altas y por un periodo de semanas. Estos corticoides también se pueden inyectar en vena (dosis de choque) o incluso inyectarse en la órbita.
Los corticoides tienen efectos adversos, como la subida de tensión arterial, aumento del azúcar en sangre, insomnio…
Si los esteroides no son eficaces se pueden usar otros fármacos como los inmunosupresores (Ciclosporina, Azatioprina) o inmunomodulares.
En la fase crónica. En esta fase en la que ya no hay componente edematoso y si fibrosis, las secuelas ya se han establecido y los tratamientos con fármacos no van a mejorarlas. Hablamos en esta fase de rehabilitación quirúrgica.
Antes de actuar en esta fase debemos observar un período libre de agudizaciones de entre 6 meses a un año.
Es probable que el paciente necesite más de una cirugía.
- La afectación de los párpados: se puede hacer cirugía como la blefaroplastia. Corregir la retracción del párpado superior mediante la cirugía de excisión de un pequeño músculo.
 |
 |
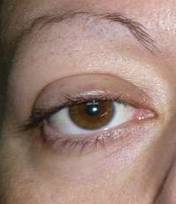 |
| Cirugía de la retracción del párpado superior, mediante la resección del músculo de Müller. Abajo secuencia Evolución postcirugía | ||
 |
 |
| Cirugía de la retracción del párpado superior, mediante la resección del músculo de Müller. Antes Después | |
- La retracción del párpado inferior mediante el uso de injertos o la ptosis palpebral
 |
 |
| Cirugía de la retracción del párpado inferior Antes y Después |
- La visión doble: se actuará sobre los músculos, tanto del ojo enfermo como del sano, reinsertando más atrás dichos músculos. Esta cirugía se hace a través de la conjuntiva.
- En casos graves, si existe riesgo de neuropatía óptica o lesión corneal se acudirá a la descompresión orbitaria. Con esta cirugía pretendemos romper las paredes óseas para que el contenido orbitario se hernie y el volumen orbitario se expanda y mejore el exoftalmos, la neuropatía y la córnea. A pesar de ser una cirugía agresiva, actualmente es una cirugía que puede realizarse por pequeñas incisiones conjuntivales. Dependiendo del grado de exoftalmos habrá que actuar sobre 1-2 o 3 paredes óseas. La cirugía es llevada a cabo con microscopía.
- Tras la cirugía de descompresión si los músculos estaban previamente engrosados, el paciente puede presentar visión doble en un 20-30%. Si los músculos están delgados el riesgo es menor.
 |
 |
| Descompresión orbitaria Antes y Después |
- Dependiendo de la pared que rompamos hacemos disminuir el exoftalmos entre 2-4 mm.
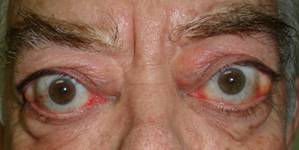 |
 |
| Descompresión orbitaria Antes y Después | |
Declaración de Amsterdam 09
En 2009 un comité de expertos reunidos en Amsterdam emitieron unas recomendaciones con el fin de mejorar la prevención, diagnostico, tratamiento, rehabilitación y educación sobre esta compleja y frecuente enfermedad.
Los objetivos generales son:
- Minimizar las secuelas de la enfermedad, mejorando la calidad de vida de estos pacientes
- Prevenir el desarrollo de la enfermedad en la población de alto riesgo con los siguientes objetivos a 5 años:
- Aumentar el conocimiento de esta enfermedad entre los profesionales de la salud.
- Establecer patrones de referencia y cuidados.
- Promover centros de excelencia en esta enfermedad y desarrollar los ya formados.
- Establecer mecanismos de monitorización para evaluar la calidad de vida de estos pacientes así como de sus cuidados.
- Aumentar medidas para reducir la incidencia de la enfermedad debido al retraso en su diagnóstico o entre su diagnóstico y la remisión a centros de excelencia o por el uso inapropiado de tratamientos como el yodo radiactivo.
- Emplear vigorosas medidas contra el tabaco en personas con alto riesgo de orbitopatía.









